
![]() «تابناک با تو» - اگر ایمپلنتهای مغزی مانند گوشیهایی که پی در و پی میآیند و نسلهای قبلی را به سرعت منسوخ میکنند، چه رخ میدهد؟
«تابناک با تو» - اگر ایمپلنتهای مغزی مانند گوشیهایی که پی در و پی میآیند و نسلهای قبلی را به سرعت منسوخ میکنند، چه رخ میدهد؟
فناوری عصبی قابل کاشت به شدت پیشرفت کرده و به یاری آنها برخی از افراد مبتلا به اختلالات عصبی به زندگی تقریبا عادی بازگشتهاند. اما با توجه به پیشرفت سریع آن، چه اتفاقی میافتد که این ایمپلنتها منسوخ شوند یا اصلا سازنده آنها کارش را متوقف کند.
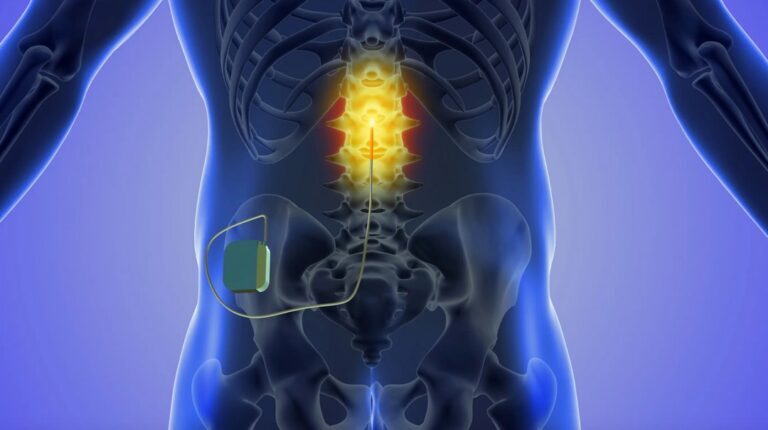
پیشرفتهای عظیم در فنآوری پزشکی منجر به ایجاد دستگاههای عصبی قابل کاشت، مانند محرکهای عمقی مغز، عصب واگ و نخاع شده است.
نورالینک Neuralink ایلان ماسک، یک رابط بیسیم مغز و کامپیوتر (BCI)، یکی از شناخته شدهترین این دستگاهها است و چین هم اخیراً از ایمپلنت BCI خود رونمایی کرده.
دستگاههای نوروتک کاشته شده کیفیت زندگی افرادی را که دچار بیماریهای عصبی بودهاند، بهبود بخشیده. اما، با توجه به سرعت پیشرفتی که در حال حاضر شاهد آن هستیم، چه اتفاقی میافتد که فناوری عصبی کاشتهشده به سرعت منسوخ شود؟ یا دیگر پشتیبانی تعمیر و نگهداری از سازنده خود دریافت نکند (به این فکر کنید که ویندوز از نسخههای قدیمی سیستم عامل خود پشتیبانی نمیکند یا یک گوشی چند سال آپدیت میگیرد و بعد دیگر هیچ)؟ آیا میتوان این تراشهها را حذف کرد، و اگر چنین است، چه کسی هزینه آن را پرداخت میکند؟
در مقالهای که اخیراً منتشر شده، تحقیقی که توسط محققان مؤسسه بیماریهای عصبی نورمن فیکسل در فلوریدا، ایالات متحده انجام شد و در آن یک تعریف رسمی از «رها کردن دستگاه عصبی کاشتهشده» ارائه شد که به گفته آنها، برای توسعه دستورالعملها، سیاستها و قوانین مرتبط با دستگاههای عصبی قابل کاشت مهم است.
در سال ۲۰۲۰، Nature Medicine داستان زن استرالیایی به نام ریتا لگت را گزارش کرد که برای درمان صرع خود یک ایمپلنت مغزی آزمایشی کاشته بود. این دستگاه که به عنوان بخشی از یک کارآزمایی بالینی کاشته شد، برای لگت سودمند بود و او دیگر تشنج نمیکرد. با این حال، در اواسط راه آزمایشی، NeuroVista، شرکت سازنده دستگاه، پس از اینکه سرمایهگذاران از ارائه حمایت مالی برای چنین فناوری تهاجمی عصبی خودداری کردند، کار خود را تعطیل کرد.
از آنجایی که شرکت دیگر کار نمیکرد، هیچ وسیلهای برای نظارت بر دستگاه وجود نداشت. به معنای واقعی کلمه، تراشه سر لگت مرده بود (البته نه کاملاً – قرار بود باتری سه سال دوام بیاورد). شوهرش پیشنهاد خرید دستگاه از NeuroVista را داد، اما به دلیل وحود قطعات اختصاصی آن رد شد. تنها گزینه او این بود که دستگاه را بیرون بیاورند!
به گفته فردریک گیلبرت، دانشیار دانشگاه تاسمانی -متخصص اخلاقیات فناوری اعصاب – برداشتن یک دستگاه میتواند به معنای خودداری از درمان باشد.
نویسندگان تحقیق کنونی این دیدگاه را شکل دادند که در ظاهر، شکست کارآزمایی بالینی هممهنی با رها کردن دستگاههای فناوری عصبی نیست، زیرا شکست میتواند ناشی از نگرانیهای ایمنی یا فقدان اثر درمانی باشد. با این وجود، آنها گفتند که برای کسانی که یک کارآزمایی بالینی انجام میدهند ضروری است که سه معیار را رعایت شود:
نخست اینکه، داوطلبان تحقیق باید در مورد احتمال توقف کارآزمایی مطلع شوند.
دوم، به داوطلبان باید اطلاع داده شود که آیا آزمایشی متوقف شده و یا چه زمانی توقف انجام میشود.
در نهایت، به داوطلبان باید منابعی برای سایر روشهای درمانی که استانداردهای مقبول باشند، ارائه شود.
حالا اگر کارآزمایی بالینی موفق باشد و بعد قرار شود که به هر دلیل دستگاه حذف شود، چه؟
در این صورت محققان با شرکتهای بیمه سلامت دولتی یا خصوصی باید تماس بگیرند تا ببینند آیا آنها هزینه را پوشش میدهند یا خیر. ولی هیچ دستورالعمل روشن و فعلی در مورد ماندن یا برداشتن ایمپلنت وجود ندارد.
انتظار میرود که بازار جهانی محصولات نوروتکنولوژیک در سال ۲۰۲۶ به ۱.۱۷ میلیارد دلار برسد. در این میان NeuroVista تنها شرکت فناوری عصبی نیست که درهای خود را به روی مصرفکنندگان بسته است.
در سال ۲۰۱۹، Autonomic Technologies (ATI) پس از آزمایشهای موفقیتآمیز محرک عصبی خود، که سردردهای «خوشهای» (نام یک نوع سردرد رایج) را درمان میکند، فعالیت خود را متوقف کرد. مسلماً، شرکت به دلیل تخطی در قوانین بسته شد، اما نتیجه برای بیش از ۷۰۰ نفری که از دستگاه استفاده کردند ناگوار بود: آنها نمیتوانستند به نرمافزار اختصاصی مورد نیاز برای تنظیم مجدد آن و حفظ اثربخشی آن دسترسی داشته باشند. خوشبختانه، یونیتی HA مالکیت معنوی ATI را به دست آورد و در سال ۲۰۲۲، توسط FDA به دستگاه Breakthrough Device اعطا شد.
Nuvectra، سازنده یک محرک نخاعی برای دردهای مزمن، در سال ۲۰۱۹ اعلام ورشکستگی کرد. در همان سال، دردسر شرکت بینایی مصنوعی Second Sight شروع شد و به نیازمندان توصیه شد که دیگر ایمپلنتهای شبکیه نکارند تا شرکت روی ایمپلنتهای مغزی تمرکز شود.
اما در اوایل سال ۲۰۲۰، مدیرعامل و مدیر تحقیق و توسعه شرکت کنار رفتند، اکثر کارمندان اخراج شدند و شرکت شروع به حراج داراییهای فیزیکی خود کرد و حدود ۳۵۰ نفر را با ایمپلنت Second Sight رها کرد. این شرکت مدت کوتاهی پس از آن با Nano Precision Medicine (NPM) ادغام شد.
در اواسط سال ۲۰۲۰، یکی دیگر از تولیدکنندگان محرکهای نخاعی، Stimware، فراخوان بازگشت همه دستگاههای تولیدی خود را داد و در سال ۲۰۲۲ اعلام ورشکستگی کرد.
به این ترتیب، ایمپلنتهایی که کاشته شدهاند معمولاً در جای خود باقی میمانند. در بیشتر موارد، دستگاه بسیار گران، فقط از کار میافتد و در عمق دستگاه عصبی، صرفا باقی میماند.
بعضیها خوش شانس هستند و میتوانند یک دستگاه جایگزین پیدا کنند. طبق مقالهای که در سال ۲۰۲۲ در نیچر منتشر شد، جایگزینی ایمپلنتهای منسوخ مانند محرک نخاعی Nuvectra نیازمند جراحی است که بهبودی از آن هفتهها طول میکشد. به علاوه، هزینه زیاد است. دستگاه جراحی و جایگزینی حدود ۴۰۰۰۰ دلار برای بیمار هزینه خواهد داشت.
به طور کلی یک دستگاه فناوری عصبی که امروزه به عنوان پیشرفتهترین در نظر گرفته میشود، ممکن است فردا پیشرفته نباشد. این دستگاهها دارای تاریخ انقضای داخلی هستند، در این زمان بدون تعمیر و نگهداری مداوم، بیشتر کاهش مییابد.
در تابستان ۲۰۲۰، ایلان ماسک بهروزرسانی ارتقای ایمپلنت Neuralink را انجام داد.
او گفت: «برای نصب دستگاه، یک تکه جمجمه باید باز شود. یک تکه جمجمه به اندازه یک سکه را باید بردارید و سپس ربات الکترودها را وارد میکند. سپس دستگاه قسمتی از جمجمه را که برداشته شده جایگزین میکند و با جسب میچسباند، به این ترتیب زخم زود بسته میشود؛ و سپس میتوانید بلافاصله راه بروید.»
دستگاه نسل قبلی در خوکی با نام دوروتی کاشته شده بود و قابلیت برداشت آن نشان میداد که در تعویض دستگاه مشکی نباید باشد.

اما در سال ۲۰۲۳ خبرگزاری رویترز گزارش داد که سازمان غذا و داروی آمریکا درخواست تأیید آزمایشی دستگاه در انسان را رد کرده. یکی از نگرانیهای عمده در مورد چگونگی برداشتن دستگاه بدون آسیب رساندن به بافت مغز بود. با این حال، ماسک توانست تأییدیه بگیرد، بنابراین به نظر میرسد FDA متقاعد شده است.
اما هنوز در مورد خطر برداشتن یک تراشه مغزی و جایگزینی آن مشکل وجود دارد.
استانداردهایی برای رها کردن یک تراشه عصبی باید وجود داشته باشد. موارد تخطی از این استانداردها اینها هستند:
۱- عدم ارائه اطلاعات مربوط به (وجود یا عدم وجود) طرحهای مربوط به مسئولیت پزشکی، فنی و/یا مالی در طول و بعد از کارآزمایی بالینی.
۲- به عهده نگرفتن مسئولیت معقول در قبال پشتیبانی پزشکی، فنی و/یا مالی قبل از پایان عمر پیشبینیشده دستگاه کاشتنی.
۳- عدم رسیدگی به نیازهای فوری (مانند عفونت یا برنامهریزی مجدد دستگاه) فردی که از دستگاه کاشته شده استفاده میکند.
منبع: یک پزشک